婦人科一般
思春期から老年期まで、女性特有の体の変化があり、それに伴う症状も様々です。
以下に婦人疾患(症状)の代表的なものをいくつか挙げました。
不正性器出血
ホルモンの異常や様々な病気により月経以外に性器から出血することを不正性器出血といいます。新しい血液は赤いですが、古い血液は茶色、わずかな出血では黄色のこともあります。
排卵期に起こる中間期出血など病気ではないものもありますが、なかには重大な病気の症状のこともあるので、是非検査を受けましょう。
-
不正性器出血を起こす病気
- 炎症によるもの
- 病原菌の感染、萎縮性膣炎、子宮内膜炎等
- ホルモン異常によるもの
- 卵巣機能不全、月経異常等
- 良性の腫瘍
- 子宮頚部、内膜のポリープ、粘膜下筋腫等
- 子宮膣部びらん
- 若い女性では、一般的に見られる状態ですが、性行為感染症や子宮頸がんの初期のこともあるので注意が必要です。
- 悪性の腫瘍
- 子宮頸がん、子宮体がん、まれに子宮全摘後の断端部がん
- 妊娠によるもの
- 切迫流産、進行流産、切迫早産、異所性妊娠等
不正出血を起こす病気は数多くあります。
自分ではどこからの出血がわからないことも多く、実は尿や肛門からの出血のこともあります。
市民検診の子宮がん検診は、基本予防医学の観点から、症状が無い方が早期発見を目指す検診です。不正出血等が主訴の方は、基本上記の検診には該当しません。
保険診療で子宮がん検査(子宮頚部細胞診)の他に問診や超音波等が必要になりますので、ご理解お願い致します。
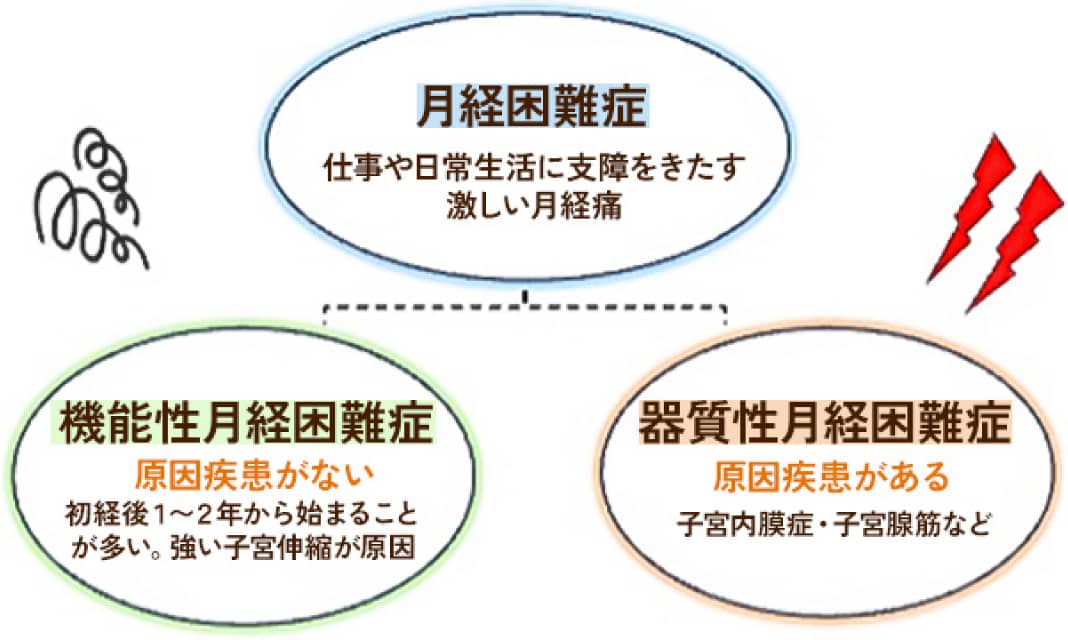
月経困難症
月経期間中に月経にともなっておこる病的な状態をいい、下腹部痛、腰痛など一般に月経痛とよばれる症状に加え、おなかの張る感じ、吐き気、頭痛、疲労・脱力感、食欲不振、いらいら、下痢および憂うつなども含まれます。 なお、排卵を伴わない月経のときには月経痛は起こりづらい、と言われています。
月経困難症は、原因となり病気の有無によって、「機能性月経困難症」と「器質性月経困難症」の2つのタイプに分けられます。
-
治療
月経困難症では、主に「薬物療法」が行われ、症状や妊娠の希望などを考慮して選択されます。
ただ、子宮内膜症や子宮筋腫等が原因となっている場合は、原因となっている病気に対する治療が優先されます。
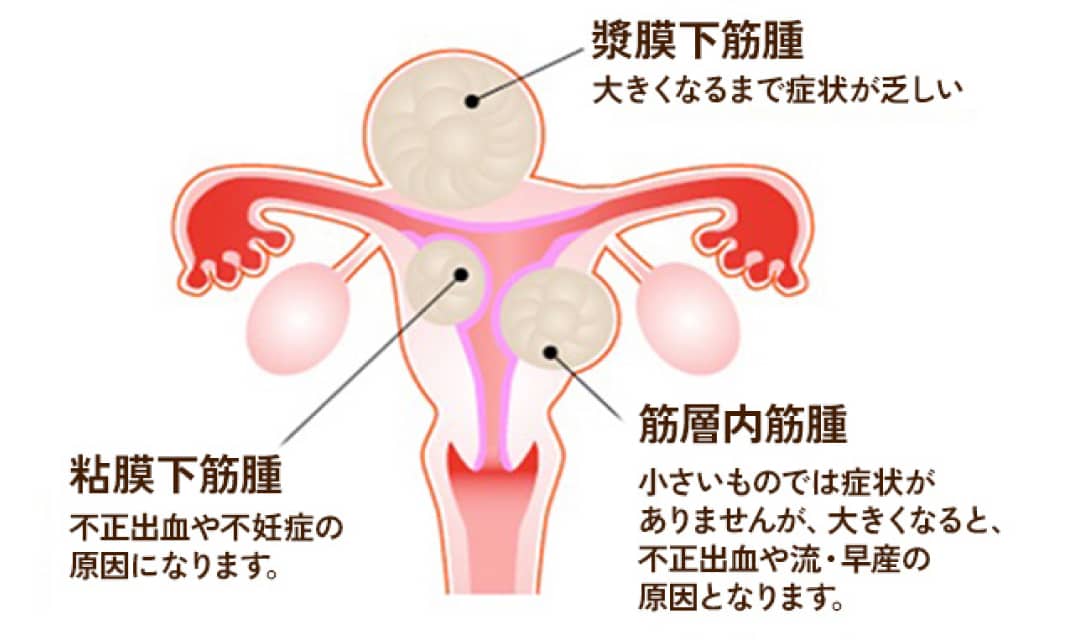
子宮筋腫
子宮に発生する良性腫瘍で婦人科疾患の中で最も多く、30歳以上女性の20~30%にみられます。下腹部の膨満感・下腹痛・腰痛・便秘・頻尿・貧血・月経痛・生理の量が多くなる等の症状がみられます。
複数個できることが多く、数や大きさはさまざまです。大きさやできる場所によって症状が違ってきます。
-
診断と治療
診断はまず、婦人科診察と超音波検査や子宮鏡検査で診断します。大きな筋腫や手術を考える場合にはMRI検査を行います。
症状と筋腫の発育状況を観察し、経過観察か治療の選択肢を説明いたします。治療法には薬(ホルモン療法)と手術があります。
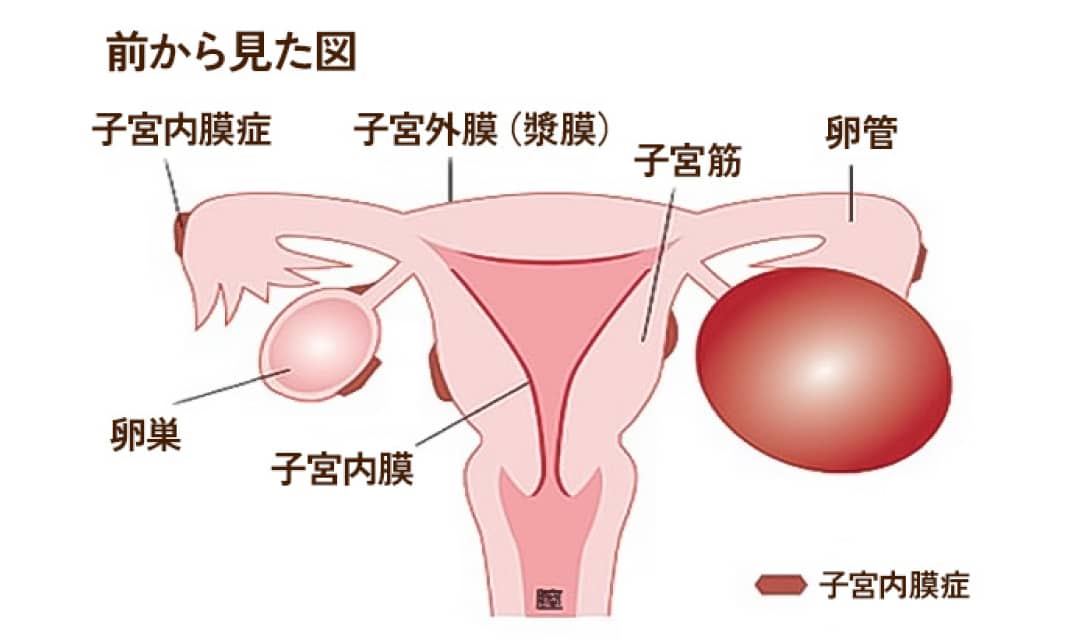
子宮内膜症
子宮内膜またはそれに似た組織が何らかの原因で、本来あるべき子宮の内側以外の場所で発生し発育する疾患です。20~30代の女性で発症することが多く、そのピークは30~34歳にあるといわれています。
子宮内膜症は女性ホルモン(エストロゲン)の影響で月経周期に合わせて増殖し、卵巣内に月経時の血液が排出されずにプールされたり、周囲の組織と癒着をおこしてさまざまな痛みをもたらしたりします。また、不妊症の原因にもなります。
子宮内膜症は、卵巣に病巣があれば、古い血液が溜まったのう腫(チョコレートのう腫)を作ります。また、骨盤内の子宮卵巣以外の部分に内膜様組織が生着した場合、臓器同士が癒着し、時に不妊の原因になることもあります。月経困難症(過多月経・生理痛)・性交痛・貧血などが主な症状です。超音波検査・MRI・血液検査などで診断いたします。
-
治療
治療は、大きく分けて薬による治療と手術による治療があり、症状の種類や重症度はもちろん、年齢、妊娠の希などを総合的に判断して最適な治療法の選択肢を説明いたします。
子宮腺筋症
子宮内膜に類似した組織が子宮平滑筋組織の中に出来る疾患で、月経痛や月経血量の過多などの症状を来します。エストロゲンが子宮腺筋症を進展・増悪させますので、月経が有る限り、子宮腺筋症は進行していきます。子宮腺筋症の病変が有ると、その部分の子宮筋層が肥厚してきます。子宮全体に腺筋症病変が有る場合は、子宮筋層全体が肥厚することで、子宮全体が著明に肥大することもあります。しばしば子宮筋腫や子宮内膜の肥厚を合併します。治療は、子宮内膜症に準じます。
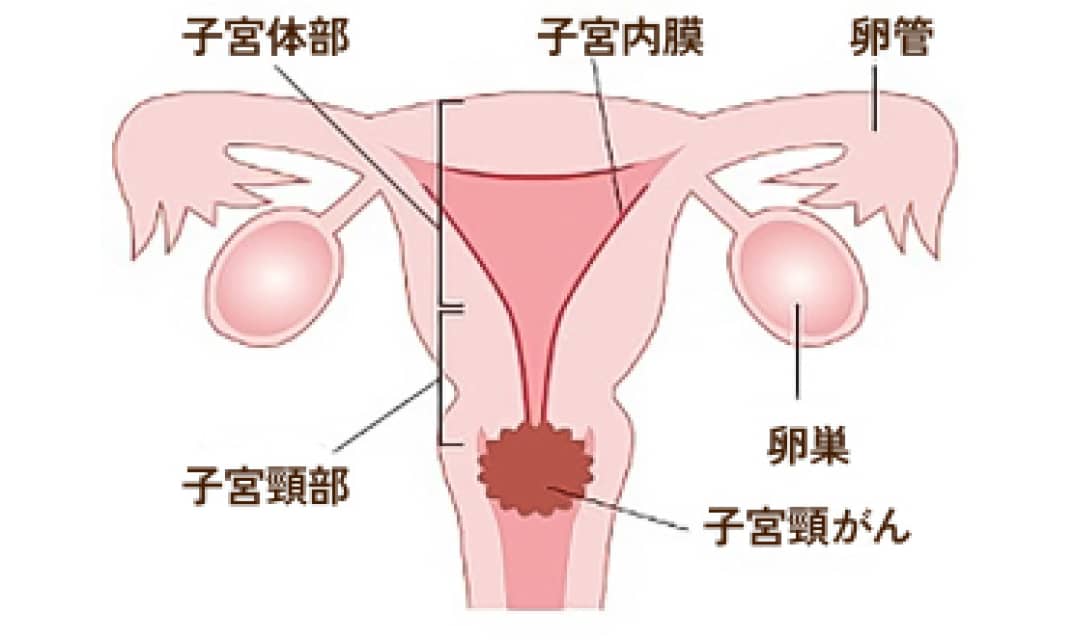
子宮頸がん
子宮頸がんは頸部に発生した悪性腫瘍であり、性交渉によるヒトパピロマウイルス(HPV)感染との関連性が明らかになっております。最近、20~30歳代の若い女性に急増しています。国内では、毎年約1万人の女性が子宮頸がんにかかり、約3000人が死亡しており、また2000年以後、患者数も死亡率も増加しています。
子宮頸がんは通常、早期にはほとんど自覚症状がありませんが進行するに従って異常なおりもの、月経以外の出血(不正出血)、性行為の際の出血、下腹部の痛みなどが現れてきます。これらの症状がある方は、早めに受診して、診察をうけて下さい。まずスクリーニング検査として子宮頸部の細胞診検査を行います。
-
子宮頸がんウイルス(ヒトパピロマウイルス:HPV)
子宮頸がんのほとんどは、ヒトパピローマウイルス(HPV)というウイルスの感染が原因であることがわかっています。このウイルスは性的接触により子宮頸部に感染します。HPVは男性にも女性にも感染するありふれたウイルスであり、性交経験のある女性の過半数は、一生に一度は感染機会があるといわれています。しかしHPVに感染しても、90%の人においては免疫の力でウイルスが自然に排除されますが、10%の人ではHPV感染が長期間持続します。このうち自然治癒しない一部の人は異形成とよばれる前がん病変を経て、数年以上をかけて子宮頸がんに進行します。
-
子宮頸がんワクチン
HPVの感染を予防することにより子宮頸がんの発症を防ぐHPVワクチンが開発され、現在世界の70カ国以上において国のプログラムとして接種が行われています。現行のHPVワクチンにより子宮頸がんを高確率(2または4価ワクチンは60-70%、9価ワクチンは90%以上)に予防できると考えられており、WHOはその有効性と安全性を確認し、性交渉を経験する前の10歳代前半に接種をすることが推奨されています。欧米先進国や日本においても、ワクチン接種によりHPV感染率や前がん病変の頻度が接種をしていない人に比べて減少することが明らかになっています。
日本ではHPVワクチンは2009年12月に承認され、2013年4月より定期接種となっていますが、接種後に多様な症状が生じたとする報告により、2013年6月より自治体による積極的勧奨は差し控えられていましたが、このような多様な症状の原因がワクチンであるという科学的な証拠は示されず、厚生労働省専門部会においても因果関係は否定され、2022年4月から子宮頸がん予防ワクチンの接種勧奨が再開されました。ワクチン接種による有効性(がん予防効果)が副反応のリスクを明らかに上回ると認められたからです。
具体的な接種方法や回数に関しては、自費「各種ワクチン」をご覧ください。
子宮体がん
子宮体部に発生するがんが子宮体がんで、最近我が国の成人女性に増えてきているがんのひとつです。そのほとんどは、子宮体部の内側にあり卵巣から分泌される卵胞ホルモンの作用をうけて月経をおこす子宮内膜という組織から発生し、子宮内膜がんとも呼ばれています。
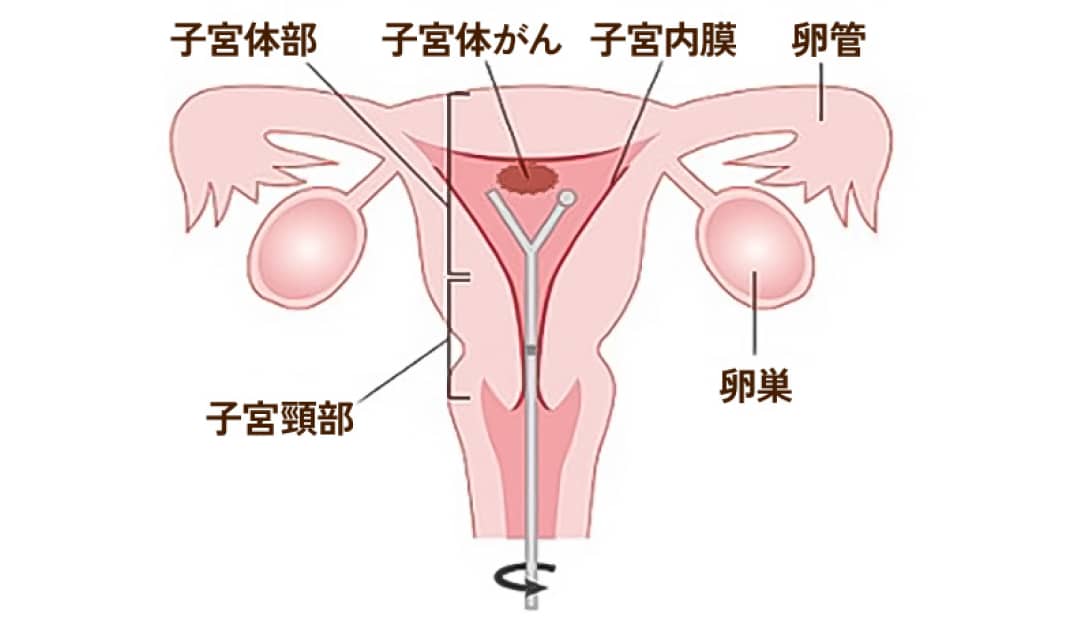
-
症状・原因
一番多い自覚症状は不正出血です。子宮頸がんに比べ、子宮体がんになる年代は比較的高齢ですから、閉経後あるいは更年期での不正出血がある時には特に注意が必要です。閉経前であっても、月経不順、乳がんを患ったことがあるなどということがあればやはり注意が必要です。
多くの子宮体がんの発生には、卵胞ホルモン(エストロゲン)という女性ホルモンが深く関わっています。出産したことがない、肥満、月経不順(無排卵性月経周期)がある、卵胞ホルモン製剤だけのホルモン療法を受けている方などがこれに当たります。
一方、このようなホルモンと関連なく生じるものもあります。このようなタイプの子宮体がんはがん関連遺伝子の異常に伴って発生するとされ、比較的高齢者に多くみられます。そのほかにも高血圧、糖尿病、近親者に乳がん・大腸がんを患った方がいることなども危険因子として知られています。
細胞診、内膜組織診、子宮鏡などが有効な診断法となります。
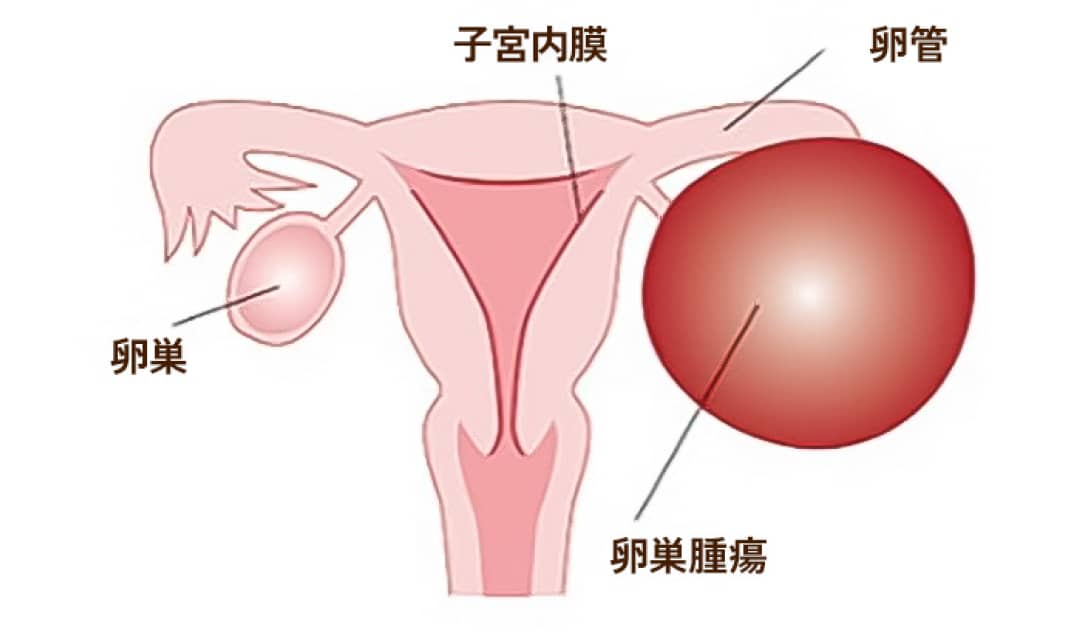
卵巣腫瘍
卵巣に発生する腫瘍で、良性・悪性があり、手術を必要とするものもあります。ホルモン異常により一時的にできてしまった「機能性のう腫」も少なくはありません。ある程度の大きさにならなければ自覚症状は出てきません。下腹部痛などの症状が出現した時は、腫瘍が骨盤内でかなり大きくなっている可能性があるので、心配な症状を持っている方は診察が必要です。診断は、まず超音波、必要あれば単純もしくは造影MRIで行います。
子宮内膜ポリープ
子宮内膜の細胞の一部が増殖してできる腫瘍であり、殆どが良性です。無症状のことが多いのですが、不正出血・月経過多などの原因になることがあります。超音波検査などを行った時に、たまたま見つかる場合が多いです。より詳しく診断するために当院では、子宮鏡検査を行っております。場合によれば、切除-精査を進めることがあります。
子宮頸管ポリープ
子宮頸管の細胞が何らかの理由で増殖しできる良性腫瘍です。接触出血がみられることがあります。粘膜ポリープが癌化することはありませんが、稀にポリープではなくて、悪性腫瘍である場合もあるので、切除して病理診断を行うことが必要です。
外陰部・膣・子宮頚部の炎症
外陰部・膣や子宮頸管部の細菌やウイルス感染と全身症状(疲労や病気による抵抗力低下)が合わさって、外陰部の痒みや痛み、おりもの異常(量が多い、色やにおいが気になる)といった症状が出てくると言われています。培養検査などで原因を調べ、症状にあった薬(膣錠・塗り薬・内服薬など)を使うことにより、不快症状をやわらげることができます。
また、こういった症状が性感染症(性行為によって感染する病気)である場合もあります。主なものに、クラミジア、淋病、トリコモナス、性器ヘルペス、尖圭コンジローマなどがあります。進行すると腹痛などを伴う骨盤内炎症、将来の不妊などの原因になることもありますので、気になる症状があれば、早めの診察が必要です。
骨盤臓器脱
骨盤にある臓器である子宮、膀胱、直腸などが靭帯や筋肉などの支持組織が弱まり、だんだんと下がってきて、膣から体外に出てしまう病気をいいます。子宮は骨盤の最も低い位置にあり、子宮が下降して膣内にとどまっている状態を子宮下垂といい、膣から脱出してくる状態を子宮脱といいます。
下腹部や外陰部の不快感、圧迫感、下垂感、腰痛、排尿障害などの症状がみられます。当院では、やペッサリーによる保存的療法を行っております。症状・状態の悪化などが進行すれば、手術療法も必要となります。
更年期障害

「閉経」とは、卵巣の活動性が次第に消失し、ついに月経が永久に停止した状態をいいます。月経が来ない状態が12か月以上続いた時に、1年前を振り返って閉経としています。日本人の平均閉経年齢は約50歳ですが、個人差が大きく、早い人では40歳台前半、遅い人では50歳台後半に閉経を迎えます。
閉経前の5年間と閉経後の5年間とを併せた10年間を「更年期」といいます。更年期に現れるさまざまな症状の中で他の病気に伴わないものは「更年期症状」です。その中でも症状が重く日常生活に支障を来す状態を「更年期障害」と言い、診断されるのは更年期女性の2割ほどとされております。治療としては、漢方薬やホルモン補充療法、サプリメント等を紹介いたします。
-
症状
更年期症状はのぼせ・ほてり・発汗などのいわゆる「ホットフッラシュ」と言われるものから、冷え・肩こり・めまい・倦怠感などの症状、また、イライラ・集中力の低下など多彩で、症状の程度は人によって異なります。社会的環境や本人の気質なども複雑に絡み合ったりします。
ただ、更年期時期の女性は、めまい・倦怠感・不安・動悸などの症状を訴えられる方が多いです。めまい・動悸・頭痛・嘔気などの症状がある場合は、まず専門医(耳鼻科うや脳神経外科)による検査や治療を優先的に受けることをおすすめします。また不安症状ややる気がでない、感情の起伏が激しい、心が不安定な方は、婦人科は専門外であることも多いため、心療内科の受診をおすすめします。更年期かもしれないと放っておくと、症状が悪化する可能性があります。
更年期症状の好発する閉経前後の時期の女性ホルモン(エストロゲン等)の血清濃度は、閉経後約2―3年まで大きく変動するため、これらの測定は 診断上必ずしも有用ではないとされております。
月経前症候群(PMS)と月経
前不快気分障害(PMDD)

月経がはじまる2週間前ごろから心身が不安定な状態をPMS(月経前症候群)といいます。その中でも心の不安定さが際立って強く出て非常につらい場合をPMDD(月経前不快気分障害)と診断されます。
原因ははっきりとはわかっていませんが、女性ホルモンの変動が関わっていると考えられています。排卵のリズムがある女性の場合、排卵から月経までの期間(黄体期)にエストロゲン(卵胞ホルモン)とプロゲステロン(黄体ホルモン)が多く分泌されます。この黄体期の後半に卵胞ホルモンと黄体ホルモンが急激に低下し、脳内のホルモンや神経伝達物質の異常を引き起こすことが原因と考えられています。しかし、脳内のホルモンや神経伝達物質はストレスなどの影響を受けるため、PMSは女性ホルモンの低下だけが原因ではなく多くの要因から起こるといわれています。
治療としては、漢方や排卵抑制法(超低用量エストロゲン・プロゲステロン配合剤)や経口避妊薬(避妊ピル)、サプリメント等で改善を目指します。